Av alla Covid-"kaninhålen" jag har gått ner i, ledde var och en till att jag gick in i en ofta offentlig "vetenskapsstrid", bara några av dem har jag "vunnit". Men jag vann några, ingen mer framgångsrik än när jag omedelbart stängde av den chockerande och snabbt spridande tvångsmässiga praxisen från akuten och intensivvårdsläkare med att sätta Covid-patienter på ventilatorer "tidigt".
Som chef för Critical Care Service och medicinsk chef för Trauma and Life Support Center vid University of Wisconsin (vi kallade centret "the TLC" för kort men i grund och botten var det bara namnet på den huvudsakliga ICU vid UW), jag var en av de mer erfarna intensivvårdsklinikerna. Jag var också känd som en "ventilationsnörd". Faktum är att en av anledningarna till att jag blev lung- och akutläkare härrörde från en tidig fascination av att använda mekaniska ventilatorer. Därefter har jag länge lärt ut hantering av akut andningssvikt och mekanisk ventilation till läkarstudenter, boende och stipendiater. En av mina grundläggande undervisningspunkter fokuserade på att identifiera den optimala tidpunkten för beslutet att övergå en patient till en mekanisk ventilator.
Vägledning om hur man fattar beslutet är enkel konceptuellt men stressande komplex i praktiken. I grund och botten är tidpunkten för övergången till mekanisk ventilation att du alltid vill skjuta för att "inte göra det för tidigt" samtidigt som du inte dröjer till för sent. Ser du hur enkelt det är?
Anledningen till detta tillvägagångssätt är att mekaniska ventilatorer är "tveeggade svärd" genom att de absolut kan vara livräddande när de verkligen är indikerade (fördelarna överväger riskerna), men de kan också skada lungorna när de används oförsiktigt eller för tidigt eftersom de placerar någon på en mekanisk ventilator försämrar detta automatiskt deras prognos och deras tid till återhämtning.
Den försämrade prognosen härrör från de skadliga effekterna av mekanisk ventilation som ofta kräver långvarig sedering och orörlighet som sedan kan orsaka förvirring, delirium, muskelatrofi och svaghet. Allt detta förlänger patienternas återhämtning och öppnar upp dem för att utveckla komplikationer (ju kortare tid du tillbringar på en intensivvårdsavdelning desto bättre kommer du att klara det).
Så, tidpunkten för beslutet är avgörande – gör det för tidigt och du kommer att göra det i onödan i en del av fallen, och att göra det för sent leder till ett förfarande med högre risker (handlingen att intubera någon i svår nöd med låg syre är mycket mer riskabelt än hos en mer stabil patient). Så att veta när man ska ingripa när en patients andningsstatus försämras är en kritisk och utmanande patientvårdsfråga.
Denna utmaning beskrivs bäst av professor Martin J. Tobin som jag kallar den mekaniska ventilationens "Gudfader" med tanke på att han är författaren till "Bibeln" om mekanisk ventilation, en 3 tum bred lärobok som heter Principer för mekanisk ventilation. Det är den enda medicinska lärobok som jag har läst fullständigt ... två gånger. Jag sa att jag var en nörd. Kul fakta: Professor Tobin var expertvittne i George Floyd-brottsfallet medan jag var expertvittne i civilfallet). Hur som helst, Dr. Tobin åberopar analogin med de mytiska grekiska havsmonstren från Homer som kallas Psylla och Charybdis när han diskuterar hur man "ställer in" den mekaniska ventilatorn på rätt sätt, men jag tror att analogin gäller lika bra när det gäller tidpunkten och initieringen av mekanisk ventilation.
Från Wikipedia:
Scylla och charybdis var mytiska havsmonster noteras av Homer; Grekisk mytologi placerade dem på motsatta sidor om Messinasundet mellan sicilien och Kalabrien, på det italienska fastlandet. Scylla rationaliserades som en klippa stim (beskrivs som ett sexhövdat sjöodjur) på den kalabriska sidan av sundet och Charybdis var en Whirlpool utanför Siciliens kust. De ansågs vara faror till sjöss belägna tillräckligt nära varandra för att de utgjorde ett oundvikligt hot mot förbipasserande sjömän; att undvika Charybdis innebar att passera för nära Scylla och vice versa. Enligt Homeros berättelse, Odysseus fick rådet att passera förbi Scylla och bara förlora ett fåtal sjömän, snarare än att riskera att förlora hela sitt skepp i bubbelpoolen.[3]
På grund av sådana berättelser blev det dåliga resultatet av att behöva navigera mellan de två farorna så småningom ökänt.
Nu, här är ett par bilder från en av mina föreläsningar om hantering av mekaniska ventilatorer:

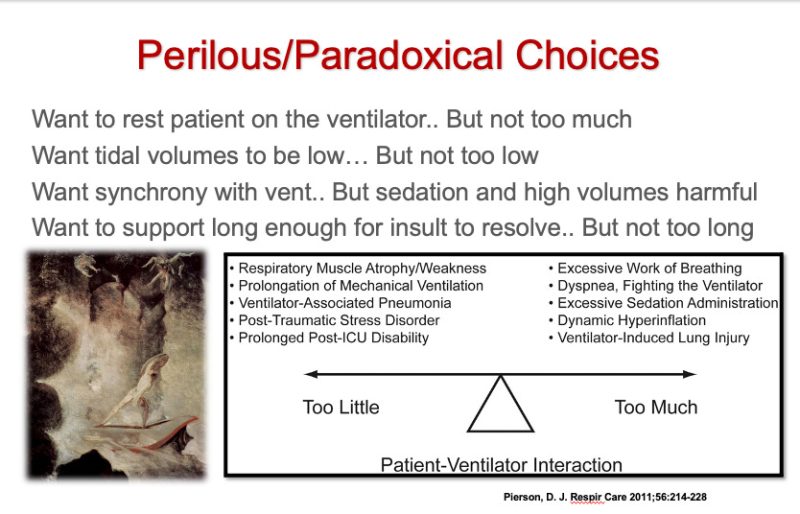
Att veta när man ska intubera någon (dvs. att lugna och förlama någon för att föra in ett andningsrör genom stämbanden och in i luftstrupen är en procedur som utgör en sällsynt men katastrofal risk).
Det betyder att om du inte snabbt etablerar en stödjande luftväg hos vissa patienter, kan ett hjärtstopp uppstå. Lyckligtvis, på grund av moderna intuberingstekniker, utrustning (videolaryngoskop), simuleringsträningsmetoder och sedering och förlamningsprotokoll, är döden sällsynt men fortfarande inte noll. Nu, även om döden är ganska sällsynt, har jag varit involverad i mer stressiga/läskiga intubationsscenarier än jag (eller min patient) skulle ha velat. "Hantera en svår luftväg" är nödsituationen i alla nödsituationer eftersom du har en patient som fortfarande lever där du är ansvarig för att förhindra ett hjärtstillestånd från syrebrist och/eller överdriven andningströtthet.
Visst är hjärtstoppsupplivningar nödsituationer, men hjärtat är redan stoppat och HLR är relativt okomplicerat enligt mig.. så det är lite annorlunda ur en läkares perspektiv. I en situation försöker du få tillbaka någon från ett gripande medan du i den andra försöker förhindra att det inträffar.
I varje fall jag tog ett beslut att lägga en patient på en ventilator, reflekterade jag alltid efteråt om jag kände att jag hade gjort det för tidigt eller för sent. Psylla eller Charybdis. Med sällsynta undantag kände jag i allmänhet att jag gjorde det för sent (inte sent sent, men i allmänhet efter den tid då det borde ha varit klart att de inte skulle kunna undvika ventilatorn.)
Anledningen till att jag dröjde är att jag försökte ge varje patient så mycket tid och behandling jag kunde tills det stod klart att de inte förbättrades tillräckligt eller tillräckligt snabbt för att undvika det. Men jag försökte ge dem alla möjliga chanser utan att äventyra dem. Så jag skulle betrakta mig själv som en "sen intubator" av praktiken. Komfortnivån med att besluta om lämplig tidpunkt att intubera varierar uppenbarligen mellan läkare eftersom deras risktolerans (och deras uppfattning om de konkurrerande riskerna) varierar beroende på deras träning, erfarenhet och personlighet.
Jag glömmer aldrig en kollega jag hade när jag var chef för ett Fellowship-utbildningsprogram i New York som under sina tre år av utbildning hade mer än dubbelt så många intubationer som alla andra (även om det inte var den enda anledningen till att jag gjorde det känner att han var en "tidig intubator" och jag försökte vägleda honom till ett mer konservativt förhållningssätt innan han tog examen mitt program).
Men när Covid-patienter började läggas in på UW-sjukhuset kom plötsligt ett antal av mina kollegor fram till mig och "föreslog" att vi skulle införa en "regel" för när vi satte någon på en ventilator och de föreslog att vi skulle använda mängden syre de behövde. Jag trodde genast att det här var vansinnigt men jag förstod också var det kom ifrån – läkarna var rädda eftersom de inte hade blivit bekanta med sjukdomen och detta förvärrades av rykten eller rapporter om Covid-patienter som förmodligen skulle komma in med låga syrenivåer och som trots syrgastillskott och ser ganska stabil ut, plötsligt skulle "krascha".
Även om detta förslag var välmenande eftersom jag tror att läkarna förespråkade tidig intubation till stor del för patientens "säkerhet", visste jag att detta paradoxalt nog skulle innebära en katastrof om metoden blev standard. Dessutom hade jag allvarliga tvivel om att en lunginflammation/lunginflammation skulle orsaka "plötsliga krascher."
Nu är ett av huvudsyften med ICU:er för "nära övervakning" av patienter som har enstaka eller flera organsvikt. Jag har tillbringat min karriär med att konsultera patienter i olika former och grader av andningsbesvär, och alla andningssviktstillstånd har en generell bana och/eller svar på vissa mediciner så att det blir lättare att veta när man ska intubera när man får mer erfarenhet.
Och jag fick massor av erfarenhet i min tidiga karriär, för när jag anställdes på mitt första jobb efter gemenskapsutbildning var mitt sjukhus dåligt bemannat med lungläkare och intensivister. Under de första tre åren av min karriär såg jag så många patienter att mina "fakturor" orsakade oro hos sjukhusledningen eftersom jag såg över 200 procent av antalet patienter som en genomsnittlig heltidsintensivist skulle träffa på ett år (vilket kan tyda på Medicare eller Medicaid försäkringsbedrägeri och därmed utlösa en revision – vad som helst). Jag arbetade 80-90 timmar i veckan, plus att jag sken ofta över natten så jag fick massor av erfarenhet (och expertis) ganska snabbt.
Hur som helst, jag vägrade helt enkelt att tro att en inflammerad lunga skulle leda till snabba krascher och jag visste detta både intuitivt men jag visste det också genom att prata med mina kollegor på frontlinjen i New York City. Så jag argumenterade med folkmassan med "tidig intubation" att även om detta var en ny sjukdom ändrar det inte den grundläggande principen för när man ska inrätta mekanisk ventilation.
På den dagliga Covid-briefingen som jag ledde varje dag på UW (besöktes personligen och på distans av alla boende, sjukhusvårdare och intensivister som ansvarar för att ta hand om covid-patienter), argumenterade jag mycket starkt för att vi skulle undvika att sätta en godtycklig syrebehovsgräns för intubation. Vissa hade föreslagit att man skulle intubera när en patient krävde mer än 6 liter syre per minut via näskanylen medan andra föreslog något högre.
Jag förklarade att indikationen för inrättandet av mekanisk ventilation aldrig bör baseras på en syrenivå och istället måste vara det nästan enbart baserat på en bedömning av patientens ”andningsarbete” och deras förmåga att upprätthålla det andningsarbetet. Det är här det blir lite mer komplicerat eftersom en patients förmåga att upprätthålla ett förhöjt andningsarbete i sig är beroende av flera faktorer såsom deras svaghet (eller omvänt deras styrka), deras mentala status och orsaken till deras andningssvikt (vissa förhållanden är lättare och snabbare omvända än andra). Här är ett schema som jag skulle använda för att försöka lära ut detta koncept till mina elever (gjord av min gamla kollega Nate Sandbo på UW.)
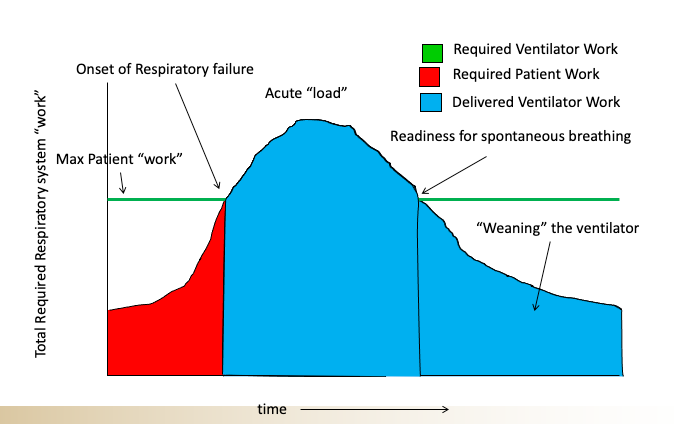
Så när du tittar på en patient som kämpar för att andas måste du fråga dig själv, kan de uthärda den mängden ansträngning, hur länge, och vad är den bakomliggande orsaken och är det snabbt reversibelt? Det finns vissa tillstånd som akut lungödem som ibland kan vändas ganska snabbt med diuretika och blodtryckskontroll och något som kallas en icke-invasiv ventilator (kallas BPAP- eller CPAP-maskiner) så att även när patienter är i betydande nöd, har du ibland tillräckligt med tid för att "vända på dem" innan de "kraschar". Andra tillstånd är som en förvärrad lunginflammation med sepsis; Där behöver patienterna i allmänhet intuberas när betydande tecken på andningsbesvär observerats, eftersom ”vändningen” inte är så snabb hos sådana patienter och att det finns en högre dödlighet i samband med detta.
Hur som helst, mina kollegor och praktikanter lyssnade noggrant och litade för kanske första och sista gången i pandemin helt enkelt på mitt omdöme och mitt råd utan alltför mycket "argument". Usch. Tanken på att sätta godtyckliga syregränser som utlösare för intubation försvann helt enkelt. Jag är ganska stolt över det eftersom jag vet att det inte var fallet runt om i landet med tanke på att de på många sjukhus och akademiska vårdcentraler använde godtyckliga gränser för att sätta patienter på ventilatorer, och jag tror att detta var en viktig faktor som ledde till det utbredda behovet av ytterligare intensivvårdsrum samt brist på ventilatorer.
Jag måste dock säga att jag inte tror att denna "tidiga intubations"-praxis varade särskilt länge eftersom läkare snabbt fick mer erfarenhet av att hantera Covid-patienter. De började inse att lungfasen av Covid presenterades som en relativt unik form av andningssvikt i och med att patienter kommer in med ofta ganska låga syrenivåer i blodet men ändå verkar vara ganska bekväma när det gäller deras andningsarbete, ett tillstånd som läkare började kalla "lycklig hypoxi."
Läkarna vände sig sedan snabbt vid att använda högflödessyreapparater istället för mekanisk ventilation. Dessa enheter, kallade "uppvärmda näskanyler med högt flöde" (HHFNC) är ett underverk av teknik eftersom du kan leverera otroligt höga flöden av syre (upp till 60 liter per minut) i näsan med tanke på att syret är 100 procent fuktat och uppvärmt. Med normala lågflödesnäskanyler som inte är helt fuktade eller uppvärmda, om man försöker öka flödet över 5 liter per minut, kan patienterna inte tåla det på grund av obehag och torrhet. HHFNC blev Covids arbetshäst och jag tror att många liv räddades av dessa enheter. Roligt faktum: enheterna utvecklades ursprungligen för att användas i kapplöpningshästar (hästar igen?) och har först använts för patientvård 1999, och har inte blivit allmänt använda förrän efter 2010.
Postat om från författarens understapel
Publicerad under a Creative Commons Erkännande 4.0 Internationell licens
För omtryck, vänligen ställ tillbaka den kanoniska länken till originalet Brownstone Institute Artikel och författare.









